De l’avancée au traitement quotidien : Les biologiques révolutionnent la prise en charge des maladies inflammatoires
Les maladies inflammatoires telles que la polyarthrite rhumatoïde, la maladie de Crohn et la colite ulcéreuse sont depuis longtemps difficiles à gérer et à traiter. Ces maladies, caractérisées par une inflammation chronique et des symptômes invalidants entraînent souvent une diminution de la qualité de vie, un risque accru de complications graves et des coûts de santé importants.
On ne saurait trop insister sur l'importance d'une prise en charge efficace des maladies inflammatoires, car une inflammation non traitée peut causer de graves dommages aux organes et tissus vitaux. C'est là qu'interviennent les biologiques et les biosimilaires, une classe de médicaments révolutionnaires qui ont apporté un nouvel espoir aux personnes atteintes de ces maladies difficiles.
Dans cet article, nous parlerons des biologiques, de leur fonctionnement, des avantages qu'ils offrent aux patients, de leur impact sur le traitement des maladies inflammatoires et de ce que l'avenir réserve à ces traitements. En outre, nous parlerons des biosimilaires en tant qu'alternative économique aux médicaments biologiques, contribuant à réduire les dépenses de santé tout en maintenant l'efficacité du traitement.
Qu’est-ce que les médicaments biologiques ?
Les médicaments biologiques, communément appelés biologiques, constituent un groupe diversifié de médicaments dérivés d'organismes vivants, tels que les bactéries, les levures ou les cellules de mammifères. Contrairement aux médicaments traditionnels à petites molécules, qui sont synthétisés chimiquement, les médicaments biologiques sont de grosses molécules produites par des processus biologiques complexes.
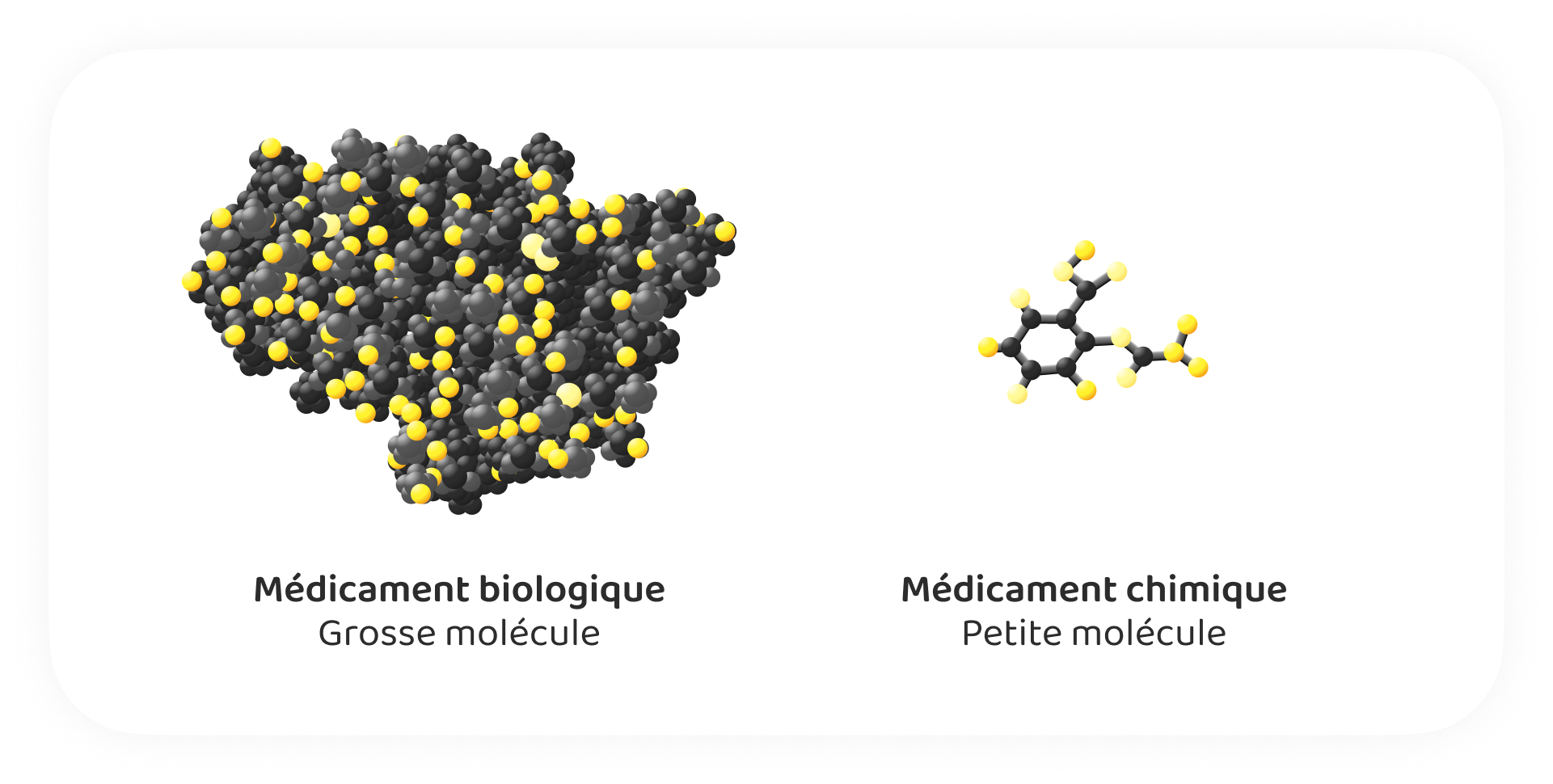
De nombreux biologiques ciblent des composants spécifiques du système immunitaire, contrairement aux traitements traditionnels, tels que les anti-inflammatoires non stéroïdiens (AINS), les corticostéroïdes ou les antirhumatismaux modificateurs de la maladie (DMARD) classiques. Ces traitements traditionnels réduisent souvent l'inflammation de manière plus générale, entraînant parfois une suppression immunitaire plus importante.
En se concentrant sur des molécules ou des cellules particulières impliquées dans la réponse inflammatoire, les médicaments biologiques peuvent contrôler l'inflammation avec une plus grande précision. C'est cette approche ciblée qui les rend très efficaces dans le traitement de diverses maladies inflammatoires.
Cependant, il est important de noter que tous les médicaments biologiques n'agissent pas de la même manière : certains peuvent agir sur différentes voies en fonction de la maladie qu'ils sont destinés à traiter. En outre, certains médicaments biologiques, tels que les antirhumatismaux modificateurs de la maladie biologiques (bDMARD), offrent des avantages thérapeutiques significatifs, mais ceux-ci sont contrebalancés, comme tous les DMARDs, par un risque accru d'infections, notamment bactériennes, fongiques et virales.
Biologiques et maladies inflammatoires : une révolution thérapeutique
Les médicaments biologiques sont utilisés pour traiter un large éventail de maladies inflammatoires et auto-immunes en raison de leur capacité à cibler spécifiquement certaines molécules et voies impliquées dans le processus de la maladie.
Avant l'introduction des médicaments biologiques, les options thérapeutiques pour des affections telles que la polyarthrite rhumatoïde, le psoriasis, la maladie de Crohn, la colite ulcéreuse et bien d'autres reposaient sur l'utilisation d'anti-inflammatoires non stéroïdiens (AINS), de corticostéroïdes et de DMARDs.
L'introduction des médicaments biologiques a représenté une avancée majeure dans le traitement des maladies inflammatoires. Bien que pour certaines maladies, comme la polyarthrite rhumatoïde, il n'existe actuellement aucune preuve convaincante de l'efficacité clinique supérieure des médicaments biologiques par rapport aux médicaments synthétiques (csDMARD) dans tous les cas, les médicaments biologiques sont particulièrement efficaces pour les patients atteints d'une maladie modérée à sévère qui n'ont pas répondu aux DMARD synthétiques conventionnels ou qui n'ont pas réussi à les utiliser.
Dans ces cas, les bDMARD sont souvent associés aux csDMARD afin d'optimiser le traitement, comme le recommandent les lignes directrices d'organisations telles que l'EULAR et l'ECCO. Les médicaments biologiques bloquent des molécules spécifiques, telles que le facteur de nécrose tumorale (TNF) ou l'interleukine 6 (IL-6), qui jouent un rôle dans le processus inflammatoire, ce qui leur permet d'agir plus rapidement que les traitements traditionnels
Voyons comment les médicaments biologiques peuvent être utilisés pour traiter les maladies inflammatoires les plus courantes :
Polyarthrite rhumatoïde
La polyarthrite rhumatoïde (PR) est une maladie inflammatoire chronique qui affecte principalement les articulations, mais qui peut également toucher d'autres tissus et organes. Il s'agit d'une maladie auto-immune dans laquelle le système immunitaire attaque par erreur les propres tissus de l'organisme, ce qui entraîne une inflammation, un gonflement, des douleurs et des lésions articulaires éventuelles.
La PR se manifeste généralement par une atteinte symétrique des articulations, c'est-à-dire qu'elle touche les deux côtés du corps de manière égale. Les symptômes les plus courants sont la raideur articulaire, en particulier le matin ou après des périodes d'inactivité, la fatigue et une sensation de chaleur dans les articulations touchées. Avec le temps, la PR peut entraîner une incapacité importante, une réduction de la qualité de vie et un risque accru de maladie cardiovasculaire.
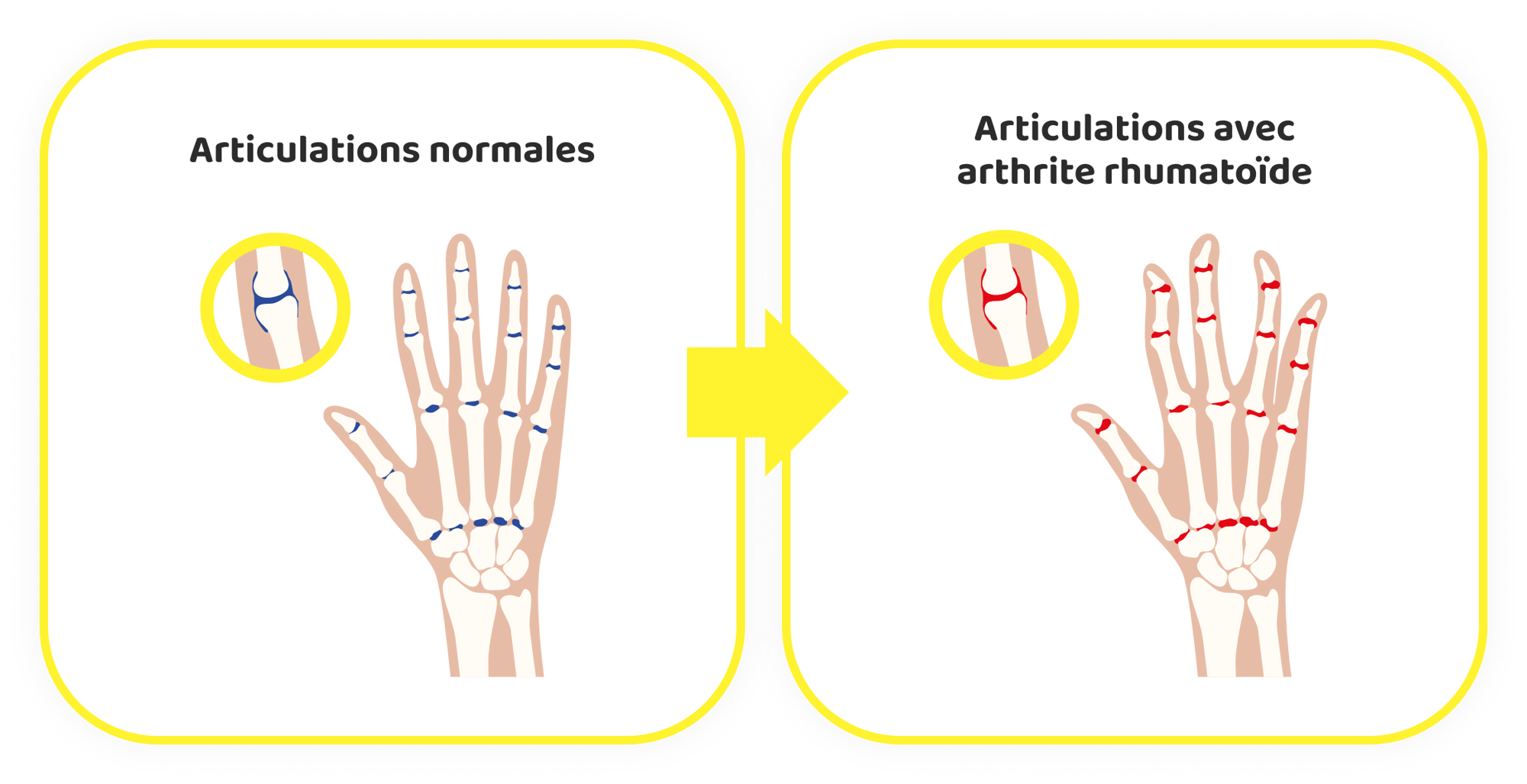
L'impact de la PR sur la vie d'un patient peut être profond. Les tâches quotidiennes, autrefois simples, peuvent devenir difficiles en raison de la douleur et de la perte de fonction des articulations. De nombreuses personnes atteintes de PR éprouvent des difficultés à effectuer des activités telles que marcher, s'habiller et saisir des objets, ce qui peut entraîner une diminution de l'autonomie et du bien-être émotionnel.
En outre, la douleur et la fatigue chroniques peuvent contribuer à des problèmes de santé mentale tels que la dépression et l'anxiété, ce qui aggrave encore le fardeau global de la maladie.
Les traitements classiques de la polyarthrite rhumatoïde, tels que les anti-inflammatoires non stéroïdiens (AINS) et les antirhumatismaux modificateurs de la maladie (DMARDs) traditionnels, ne parviennent souvent pas à contrôler la progression de la maladie et à apporter un soulagement à long terme. Heureusement, les biologiques et les biosimilaires offrent une alternative prometteuse pour le traitement de la PR en permettant une gestion plus ciblée et plus efficace de la maladie.
Par exemple, les biologiques tels que les inhibiteurs du facteur de nécrose tumorale (TNF), les antagonistes du récepteur de l'interleukine-6 (IL-6), les bloqueurs de l'interleukine-1 (IL-1) et les agents de déplétion des cellules B bloquent les cytokines inflammatoires et les cellules immunitaires responsables de la destruction des articulations. Ce faisant, les médicaments biologiques peuvent réduire les symptômes, prévenir les lésions articulaires et améliorer la fonction physique.
En outre, les inhibiteurs de Janus kinase (JAK), bien que n'étant pas des produits biologiques, représentent une nouvelle classe de thérapies ciblées avec un niveau d'efficacité similaire à celui des produits biologiques. Les inhibiteurs de la JAK interfèrent avec les signaux de l'organisme dont on pense qu'ils contribuent au processus inflammatoire de la PR.
Des études cliniques ont démontré que les traitements biologiques sont efficaces pour le traitement des patients atteints de PR qui ne répondent pas de manière satisfaisante aux DMARD de synthèse. En outre, les agents biologiques peuvent retarder la progression radiographique, ce qui indique les avantages potentiels de la prévention de l'invalidité à long terme due aux lésions articulaires, en plus de l'invalidité à court terme due aux symptômes de l'arthrite inflammatoire. Il s'agit là d'une avancée significative dans la prise en charge de la PR et dans l'amélioration de la qualité de vie des personnes touchées par cette maladie invalidante.
La maladie de Crohn
La maladie de Crohn est une affection inflammatoire chronique qui touche principalement le tractus gastro-intestinal (GI). Elle fait partie d'un groupe d'affections connues sous le nom de maladies inflammatoires chroniques de l'intestin (MICI). L'inflammation causée par la maladie de Crohn peut affecter différentes zones du tube digestif selon les personnes, entraînant souvent une gêne importante et des complications. La cause précise de la maladie de Crohn reste inconnue, mais on pense qu'elle résulte d'une combinaison de facteurs génétiques, environnementaux et liés au système immunitaire.
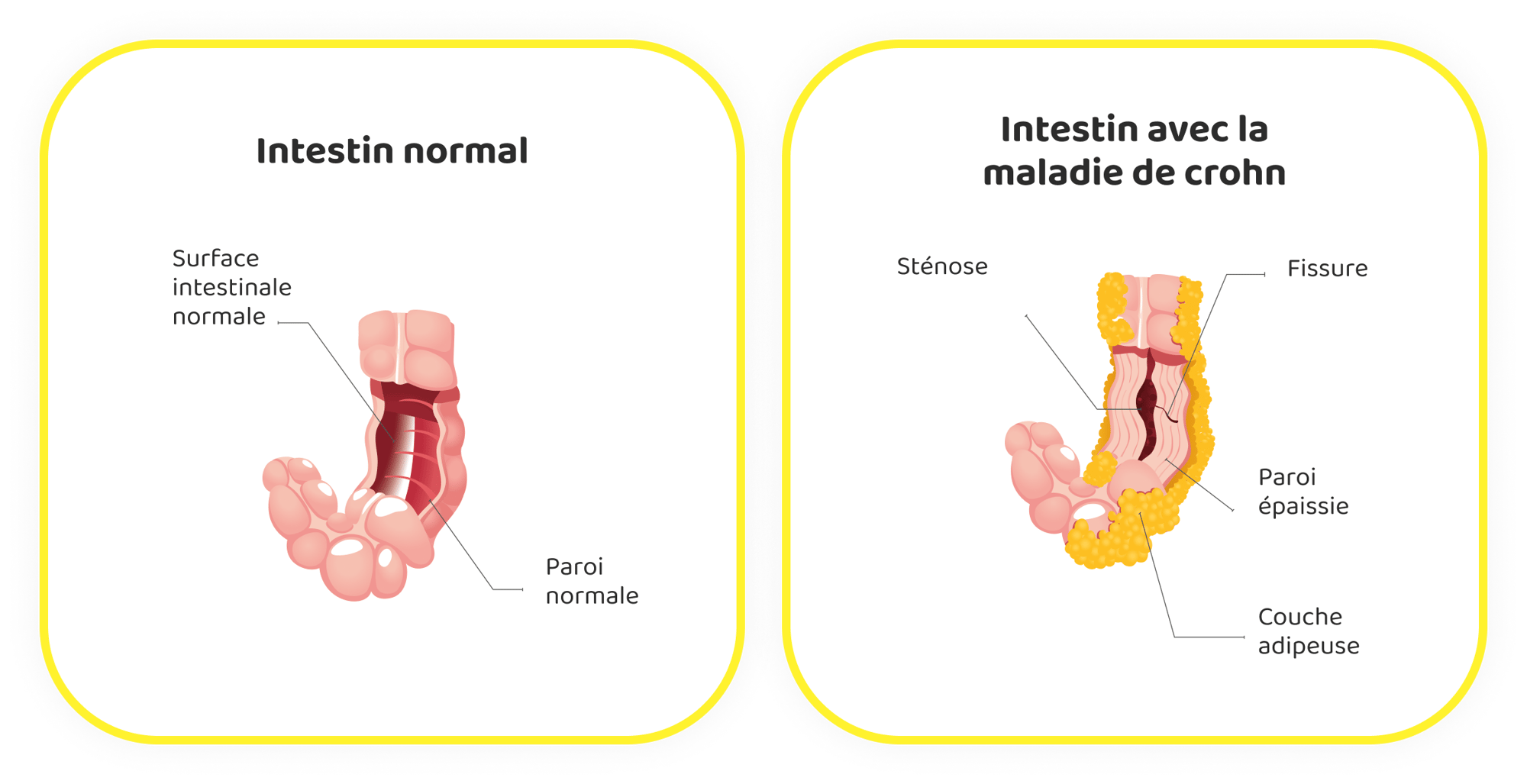
Les symptômes de la maladie de Crohn peuvent varier considérablement d'une personne à l'autre et dépendent de la zone du tractus gastro-intestinal touchée. Les symptômes les plus courants sont une diarrhée persistante, des douleurs et des crampes abdominales, de la fatigue, une perte de poids et une malnutrition. D'autres symptômes peuvent inclure des saignements rectaux, de la fièvre et une sensation d'évacuation incomplète des intestins.
Ces symptômes peuvent entraîner de graves perturbations qui changent la vie et fluctuent souvent en intensité, avec des périodes de rémission et des poussées.
Le traitement de la maladie de Crohn associe généralement des médicaments, des changements de mode de vie et parfois une intervention chirurgicale. Les médicaments comprennent des anti-inflammatoires, des corticostéroïdes, des immunomodulateurs et des antibiotiques. Ces traitements visent à réduire l'inflammation, à gérer les symptômes et à obtenir et maintenir une rémission. Cependant, comme dans le cas de la PR, de nombreux patients constatent que ces traitements n'apportent qu'un soulagement temporaire. Dans les cas les plus graves, une intervention chirurgicale visant à retirer les parties endommagées du tube digestif devient nécessaire.
Des études cliniques ont montré que les médicaments biologiques peuvent favoriser la cicatrisation des muqueuses, réduire le besoin de corticostéroïdes et diminuer le risque d'hospitalisation et d'intervention chirurgicale. Alors que les médicaments biologiques représentent une avancée significative dans la gestion des maladies inflammatoires depuis plus de vingt ans, de nouvelles thérapies, y compris des inhibiteurs de petites molécules, font leur apparition et offrent des options thérapeutiques supplémentaires. La disponibilité des médicaments biologiques et des nouvelles thérapies permet d'espérer une rémission à long terme et une meilleure qualité de vie pour les personnes atteintes de la maladie de Crohn.
Colite ulcéreuse
La colite ulcéreuse (CU), une autre forme de MICI, provoque une inflammation chronique et des ulcères dans le côlon et le rectum. Elle se caractérise par une inflammation continue de la paroi interne du côlon, entraînant la formation d'ulcères. Les symptômes de la CU sont plus ou moins graves et comprennent des douleurs abdominales, des diarrhées souvent accompagnées de sang ou de pus, une perte de poids, de la fatigue et un besoin urgent de déféquer.
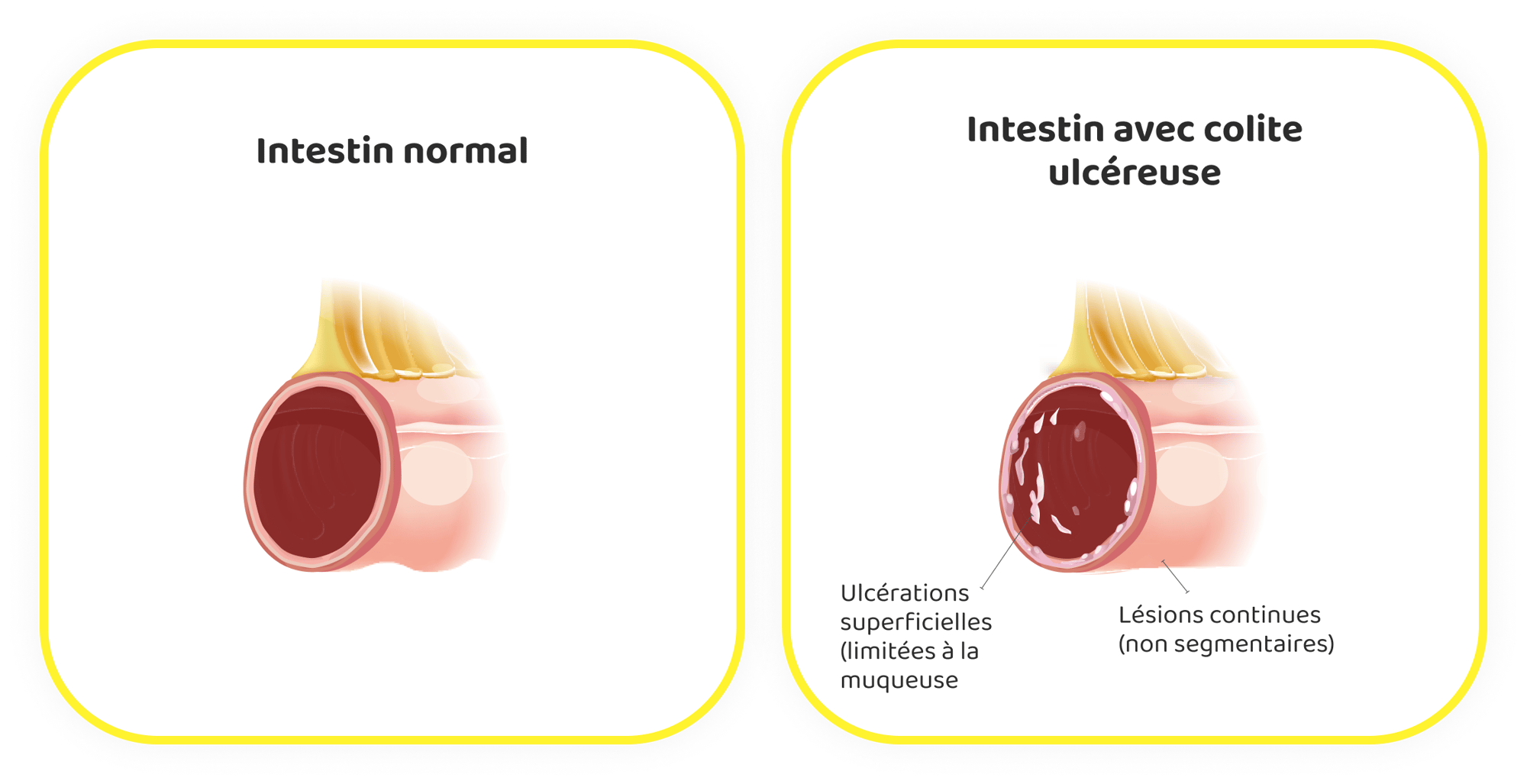
La maladie suit généralement un schéma de poussées suivies de périodes de rémission. La nature continue de l'inflammation distingue la CU d'autres formes de maladies inflammatoires chroniques de l'intestin (MICI), telles que la maladie de Crohn, qui peut affecter n'importe quelle partie du tractus gastro-intestinal et de manière inégale.
Les symptômes de la colite ulcéreuse chronique peuvent entraver de manière significative les activités quotidiennes et réduire la qualité de vie globale. Des selles fréquentes et impérieuses, des douleurs abdominales persistantes et de la fatigue peuvent entraîner des absences au travail ou à l'école, un isolement social et une réduction de la participation aux activités de loisirs. En outre, l'imprévisibilité des poussées de la maladie exacerbe l'anxiété et le stress chez les patients. L'inflammation à long terme de la CU peut également augmenter le risque de cancer colorectal, d'où la nécessité d'un suivi et d'un dépistage réguliers.
Les traitements de première intention de la colite ulcéreuse comprennent souvent des aminosalicylates qui aident à réduire l'inflammation de la muqueuse du côlon. Des corticostéroïdes peuvent être prescrits à court terme lors de poussées sévères en raison de leurs puissantes propriétés anti-inflammatoires.
En outre, des immunomodulateurs sont utilisés pour supprimer la réponse immunitaire. Ces thérapies traditionnelles, bien qu'efficaces pour beaucoup, peuvent ne pas être suffisantes pour tous les patients et s'accompagnent souvent d'effets secondaires qui limitent leur utilisation à long terme.
En quoi les biosimilaires diffèrent-ils des médicaments biologiques de référence ?
Si les médicaments biologiques originaux ont révolutionné le traitement de nombreuses affections, leur coût élevé en a limité l'accès pour certains patients. C'est là que les biosimilaires entrent en jeu. Les biosimilaires sont des copies presque identiques des médicaments biologiques originaux, sans différence cliniquement significative en termes de sécurité, de pureté ou d’efficacitée.
Pour une compréhension plus interactive de la comparaison entre les biosimilaires et les médicaments biologiques, vous pouvez regarder ces vidéos d'information disponibles en allemand et en français sur le site web d'Intergenerika.
Si l'on se réfère à la définition de la loi suisse (LPTh), un biosimilaire est défini comme « un médicament biologique suffisamment similaire à une préparation de référence autorisée par l'agence et qui se réfère à sa documentation ».
Contrairement aux médicaments génériques, qui sont des répliques exactes de leurs homologues de marque et peuvent être utilisés de manière interchangeable, les biosimilaires peuvent présenter de légères variations par rapport au médicament biologique original en raison de la nature de leur processus de production et de la variabilité inhérente aux cellules vivantes.
Pour développer un biosimilaire, vous devez démontrer qu'il est « comparable » à son produit de référence au moyen d'études analytiques, non cliniques et cliniques approfondies, y compris des études pharmacocinétiques, pharmacodynamiques et de phase 3. Cela permet de s'assurer que le biosimilaire présente une sécurité, une pureté et une efficacité similaires à celles de son produit de référence..
Avantages des biosimilaires pour les patients atteints de maladies inflammatoires
Les thérapies biologiques mentionnées ci-dessus sont très efficaces, mais elles peuvent aussi être coûteuses pour les patients. Cela nous ramène aux biosimilaires et à leurs avantages pour les patients atteints de maladies inflammatoires.
Cela nous ramène aux biosimilaires et à leurs avantages significatifs pour les patients atteints de maladies inflammatoires. Non seulement ils sont plus abordables, mais leur sécurité et leur efficacité sont également reconnues par les autorités réglementaires. En juin 2023, Swissmedic a mis à jour ses lignes directrices sur l'interchangeabilité des biosimilaires, réaffirmant que des différences mineures dans la fabrication n'affectent pas leur sécurité et leur efficacité par rapport au produit de référence. Cette mise à jour s'aligne sur les conclusions de l'Agence européenne des médicaments (EMA) et renforce le rôle des biosimilaires dans les soins de santé modernes.
Examinons plusieurs avantages des biosimilaires que les patients doivent connaître :
Rapport coût-efficacité et accessibilité
L'un des principaux avantages des biosimilaires est leur rapport coût-efficacité. Les biosimilaires sont développés pour être très similaires et cliniquement équivalents au produit biologique de référence, mais à un prix inférieur. Cette plus grande accessibilité financière peut permettre à une plus large population de patients d'accéder à des traitements qui changent leur vie, réduisant ainsi les obstacles financiers aux soins et la charge globale qui pèse sur les systèmes de santé.
Accès élargi aux options thérapeutiques
L'introduction des biosimilaires a élargi la gamme des options thérapeutiques disponibles pour les patients atteints de maladies inflammatoires. Avec plusieurs biosimilaires sur le marché, les prestataires de soins de santé peuvent adapter les traitements aux besoins individuels des patients, ce qui améliore les résultats et la qualité des soins.
Impact positif sur les systèmes de santé et les résultats pour les patients
Les biosimilaires ne profitent pas seulement aux patients, ils ont aussi un impact positif sur les systèmes de santé dans leur ensemble. En réduisant les coûts de traitement, les biosimilaires peuvent contribuer à alléger la charge financière qui pèse sur les prestataires de soins de santé et les payeurs, ce qui permet une allocation plus efficace des ressources et une amélioration des soins aux patients.
Par exemple, en Suisse, l'intégration des biosimilaires et des génériques a permis d'économiser environ 679 millions de francs suisses en 2023. Toutefois, selon le rapport d'Intergenerika sur les biosimilaires, la Suisse n'a toujours pas réalisé d'économies potentielles de 90 millions de francs suisses en raison d'une préférence persistante pour les médicaments biologiques originaux, plus coûteux. Malgré cela, l'utilisation accrue des biosimilaires peut conduire à une meilleure gestion de la maladie, à moins d'hospitalisations et à une amélioration générale des résultats pour les patients.
L'avenir des biosimilaires dans la gestion des maladies inflammatoires
Alors que le domaine des biosimilaires continue d'évoluer, la recherche et le développement en cours ouvrent la voie à des traitements nouveaux et innovants. Les progrès de la biotechnologie et une meilleure compréhension des mécanismes de la maladie favorisent le développement de biosimilaires de nouvelle génération, souvent appelés « biobetters ».
Les biobetters visent à améliorer les résultats cliniques et la pharmacologie des médicaments par rapport aux produits biologiques originaux, répondant ainsi aux besoins non satisfaits des patients souffrant de troubles inflammatoires à médiation immunitaire (IMID). D'après une réunion de consensus Delphi à laquelle ont participé 16 experts des maladies inflammatoires à médiation immunitaire, les biobetters se concentrent sur l'amélioration de l'efficacité et de la pharmacologie, bien que les améliorations du profil de sécurité et de l'acceptabilité par le patient n'aient pas été considérées comme cruciales pour leur définition. Un équilibre approprié entre les résultats cliniques, les coûts et la prise de décision partagée entre les médecins et les patients est également important lorsque l'on envisage l'utilisation de biobetters. Des études cliniques en cours sont nécessaires pour valider cette définition et évaluer leur rôle dans la prise en charge des patients.
La disponibilité croissante des biosimilaires s'explique en grande partie par l'expiration des brevets des médicaments biologiques de référence, ce qui permet l'arrivée sur le marché d'alternatives plus abordables. Les essais cliniques en cours et les avancées réglementaires devraient permettre d'élargir la gamme des biosimilaires disponibles, offrant ainsi de nouvelles options thérapeutiques aux patients souffrant de diverses maladies inflammatoires.
L'adoption des biosimilaires augmente régulièrement dans les systèmes de santé du monde entier, et ils ont déjà eu un impact significatif sur le traitement de la PR, de la maladie de Crohn, de la CU ainsi que d'autres maladies inflammatoires telles que le psoriasis, la spondylarthrite ankylosante et le lupus. L'utilisation des biosimilaires devrait croître de manière exponentielle au fur et à mesure de leur approbation réglementaire et de leur arrivée sur le marché. Les prestataires de soins de santé, les payeurs et les patients reconnaissent la valeur des biosimilaires pour améliorer l'accès à des traitements abordables et efficaces. Cette tendance devrait se poursuivre, les biosimilaires jouant un rôle de plus en plus important dans la gestion des maladies inflammatoires.
Conclusion
L'avènement des biologiques et des biosimilaires a révolutionné le traitement des patients souffrant de maladies inflammatoires, leur redonnant espoir et améliorant leur qualité de vie. Les progrès continus dans le domaine des biosimilaires, y compris le développement de biobetters - biosimilaires de nouvelle génération conçus pour améliorer l'efficacité, la sécurité et la commodité pour les patients, promettent des bénéfices encore plus importants pour les patients.
Chez iQone Healthcare Switzerland, nous nous engageons à tirer parti de l'innovation et du savoir-faire pour faire une différence significative dans la santé des patients. Notre mission est de veiller à ce que les biosimilaires et les médicaments innovants soient accessibles à ceux qui en ont le plus besoin.
Après une décennie de collaboration fructueuse, Celltrion et iQone unissent leurs forces dans un nouveau chapitre passionnant. Cette intégration représente un mouvement stratégique qui permettra à iQone d'offrir aux professionnels de la santé suisses un portefeuille étendu et diversifié de biosimilaires. En combinant nos forces, cette intégration verticale permet un meilleur contrôle des aspects clés de la production et de la distribution.
Pour en savoir plus sur notre portefeuille de biosimilaires, visitez notre site web et n'hésitez pas à nous contacter pour de plus amples informations.

